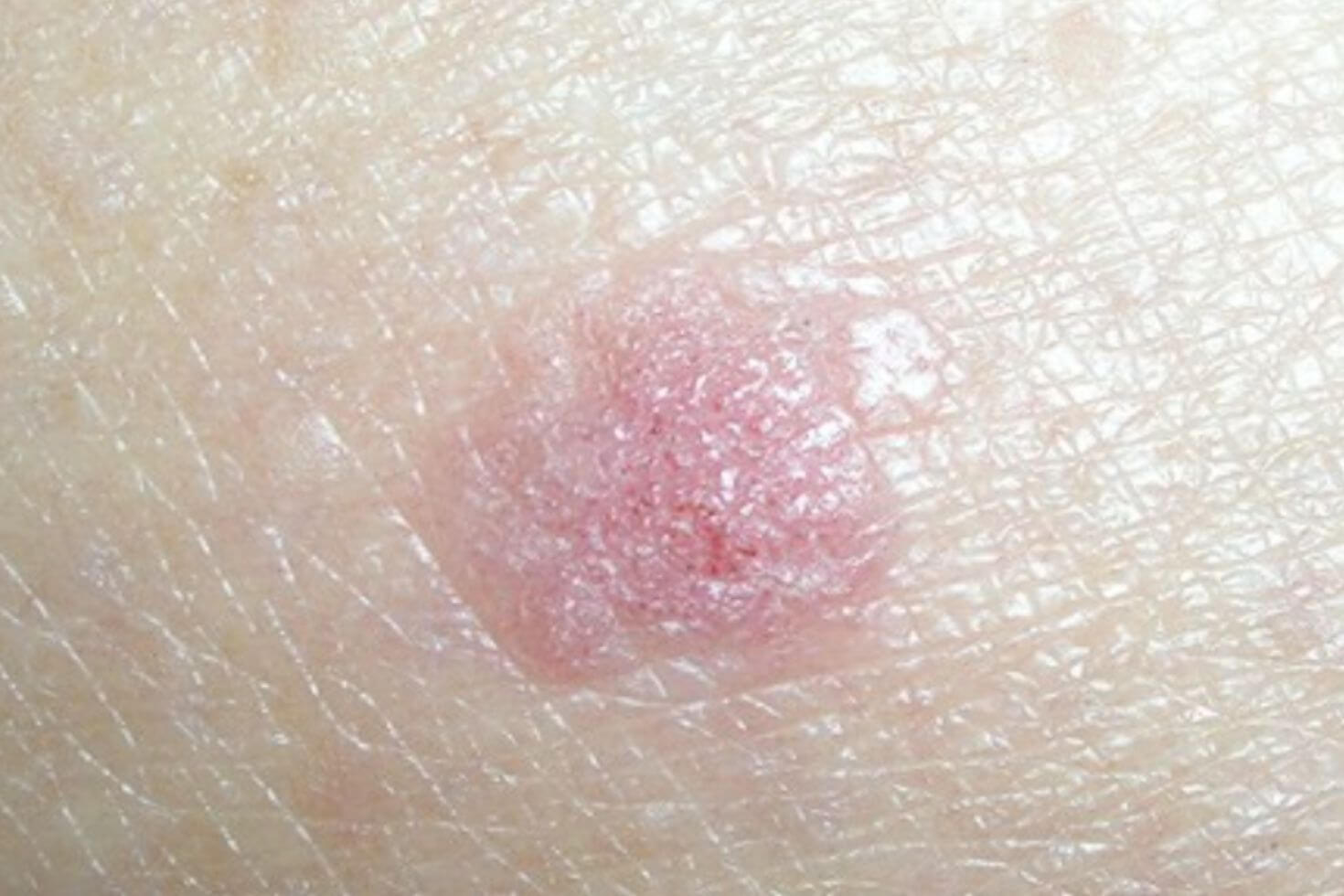
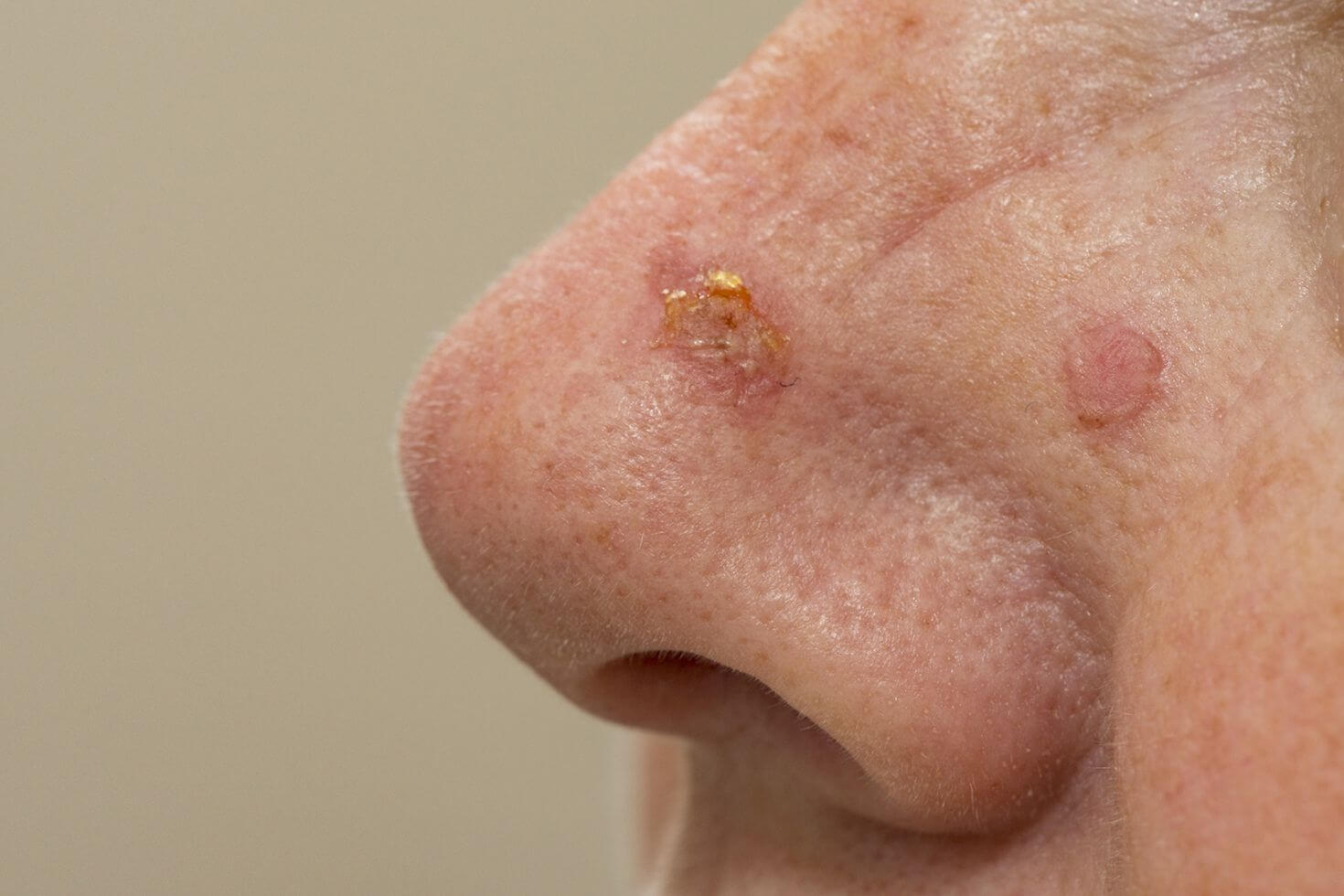
Această denumire sofisticată: carcinom spinocelular nu este altceva decât o formă de cancer de piele ce se dezvoltă din celulele spinocelulare, situate în epidermă (stratul superior al pielii).
Acest tip de cancer se dezvoltă în mod obișnuit pe zonele expuse la soare, cum ar fi fața, gâtul, urechile, mâinile și brațele, dar poate să apară și în alte zone ale corpului.
Cum poate fi identificat
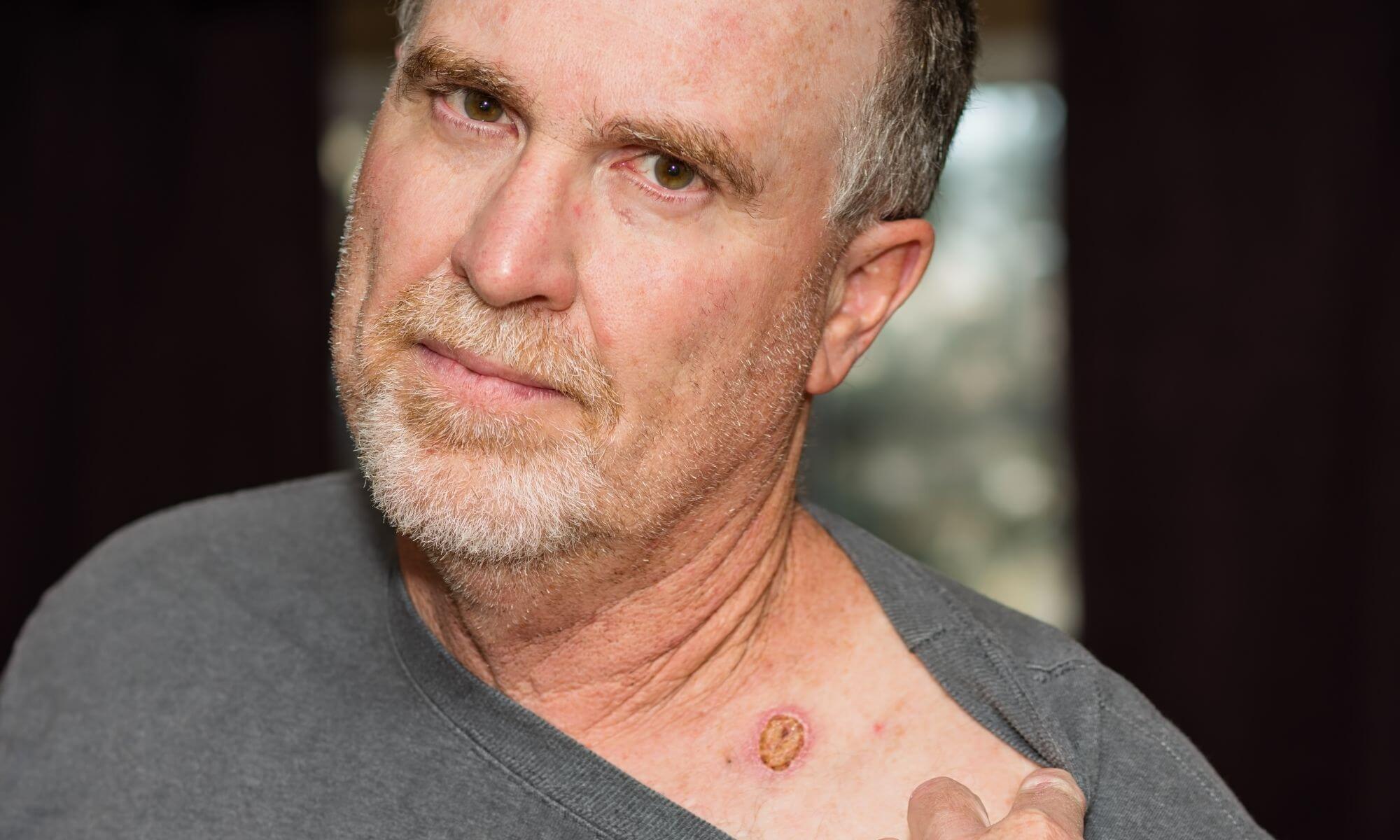
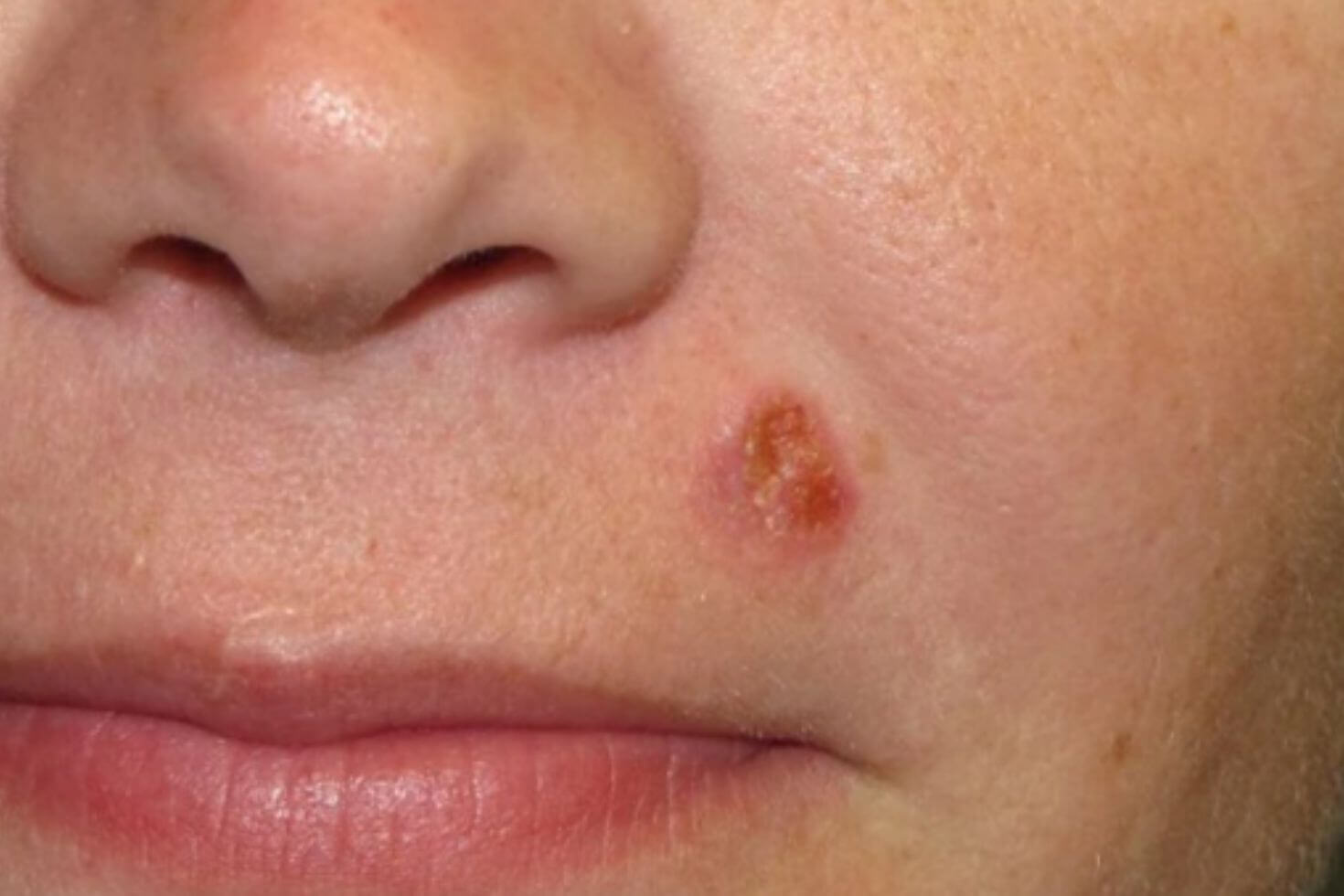
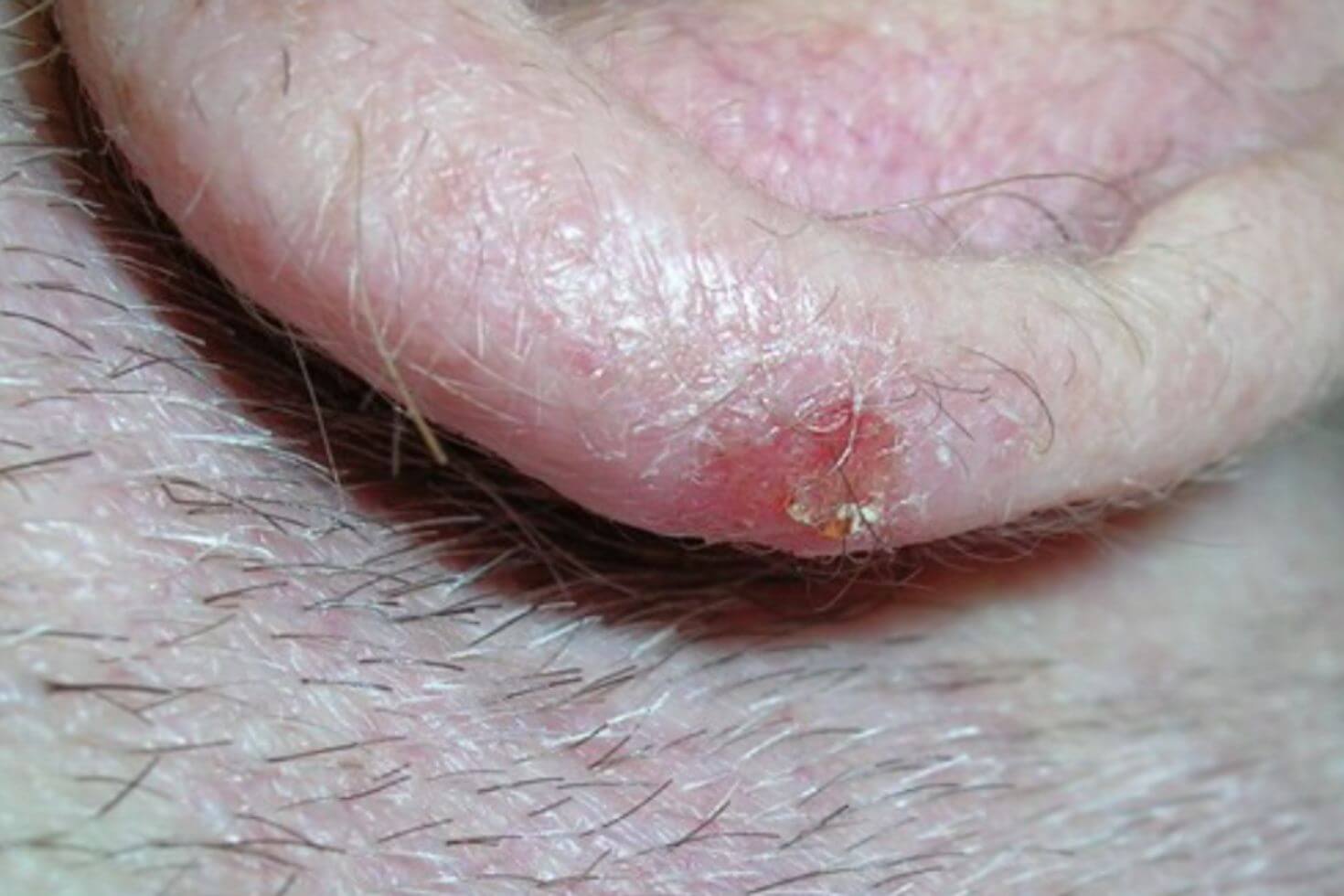
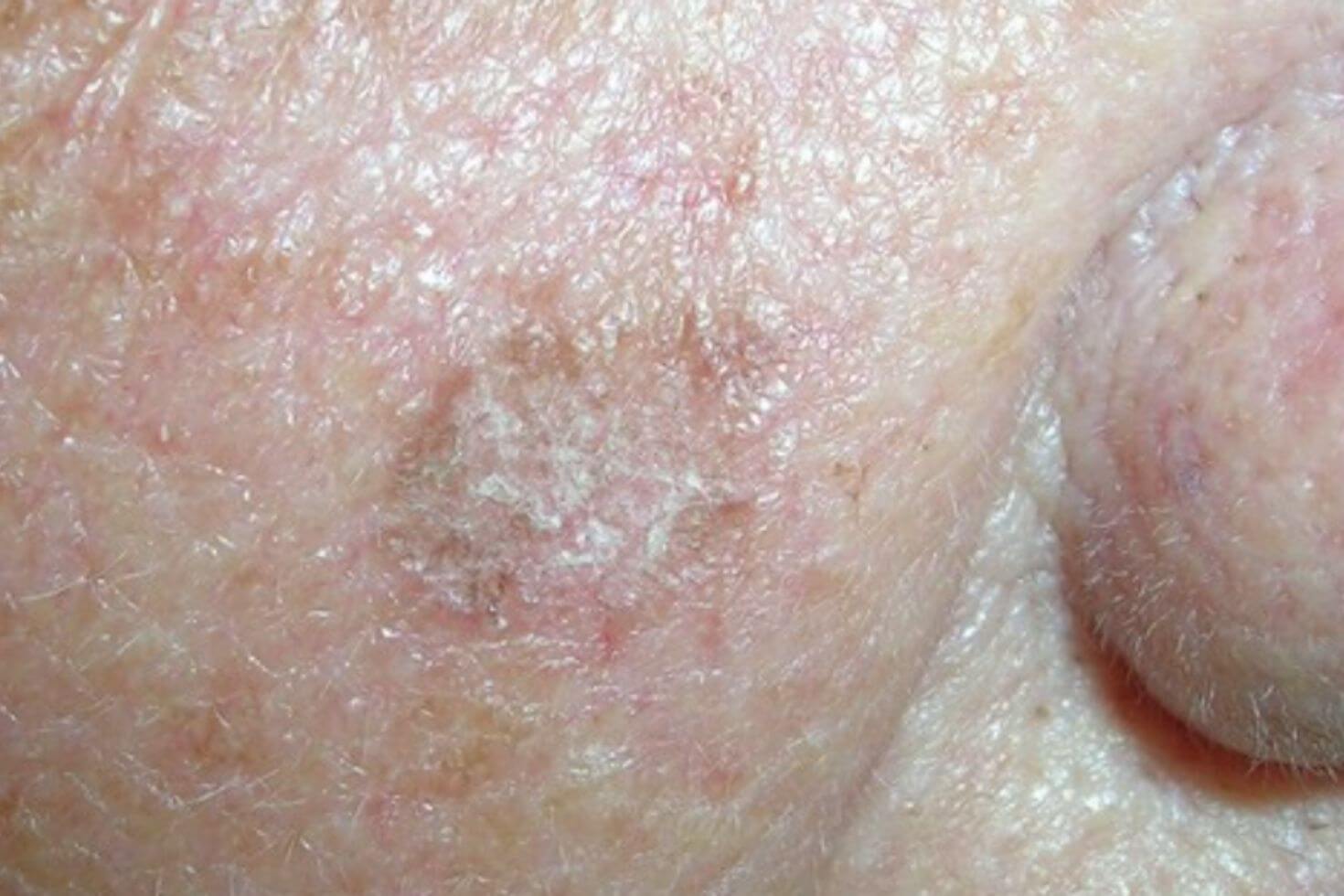
Pacienții diagnosticați cu carcinom spinocelular au în general o leziune pe piele sub forma unei excrescențe sau a unei pete dureroase, roșii sau roz, care are crustă sau sângerează, care eventual a căpătat progresiv o dimensiune mai mare pe măsură ce trece timpul. Desigur, nu toate micile excrescențe sau petele roșii pe piele sunt cancer, iar pacienții pot fi induși în eroare de aspectul lor.
Pot exista, de asemenea, zone ulcerate sau cu sângerare în centrul leziunii. Carcinomul spinocelular poate apărea oriunde pe corp, dar este mai frecvent întâlnit în zonele expuse la soare, cum ar fi fața, urechile, gâtul, mâinile și brațele.
Diagnosticul se bazează în general pe examinarea pielii în timpul unei consultații dermatologice, însă pentru confirmarea diagnosticului, poate fi necesară efectuarea unei biopsii a leziunii cutanate.
Carcinom spinocelular poze
Încă nu ești sigură cum pot arăta cele două cele mai frecvente tipuri de carcinom spinocelular?
Iată câteva poze cu carcinom spinocelular:
Carcinom spinocelular – cât de răspândit și cum afectează pacienții
Carcinomul spinocelular este una dintre cele trei forme principale de cancer de piele, celelalte două fiind melanomul și carcinomul bazocelular. Este mai puțin frecvent decât carcinomul bazocelular, dar poate fi mai agresiv și poate duce la complicații grave dacă nu este tratat în stadiile incipiente.
Deși acest tip de cancer are un risc mai mare de metastază în comparație cu primul, răspândirea sa este în continuare rară.
Ca în orice boală oncologică, este esențială identificarea și tratarea carcinomului spinocelular într-un stadiu incipient, pentru a preveni complicațiile și a asigura cele mai bune rezultate posibile.
Carcinomul spinocelular este unul dintre cele mai frecvente tipuri de cancer, cu aproximativ 1 milion de cazuri noi înregistrate în fiecare an la nivel mondial.
Acest tip de cancer de piele este mai frecvent la persoanele cu vârsta peste 50 de ani, dar poate să apară și la persoane mai tinere. Frecvența carcinomului spinocelular pare să fie în creștere în multe țări, o posibilă cauză fiind expunerea prelungită la soare și folosirea redusă a produselor de protecție solară.
Carcinomul spinocelular poate fi tratat cu succes în stadiile incipiente, dar poate deveni mai dificil de tratat și poate duce la complicații grave dacă este lăsat netratat sau diagnosticat și tratat în stadiile avansate. În general, prognosticul pentru pacienții cu carcinom spinocelular depinde de stadiul la care este diagnosticat și de alte factori de risc, cum ar fi dimensiunea leziunii, localizarea sa și gradul de invadare a celulor canceroase în țesuturile adiacente.
În plus, în cazurile avansate sau neglijate, carcinomul spinocelular poate duce la desfigurare, pierderea funcționalității și a calității vieții și poate fi fatal în unele cazuri. De aceea, este important să se ia măsuri de prevenție, precum protejarea pielii împotriva expunerii la soare și examinarea regulată a pielii pentru a depista eventualele modificări din timp.

Factori de risc
Există mai mulți factori de risc care pot contribui la apariția cancerului spinocelular, printre care se numără următorii.
Expunerea la soare este cel mai important factor de risc pentru carcinomul spinocelular, deoarece poate cauza leziuni ale pielii, cum ar fi arsuri solare și modificări ale texturii pielii, care pot duce la dezvoltarea cancerului de piele.
Vârsta. Diagnosticul de carcinom spinocelular este mai frecvent la persoanele cu vârsta peste 50 de ani, dar poate apărea și la persoane mai tinere.
Sexul. Bărbații primesc mai frecvent acest diagnostic în comparație cu femeile.
Persoanele cu pielea deschisă la culoare, ochii albaștri sau verzi și părul blond sau roșcat sunt într-o categorie de risc mai mare.
Expunerea la radiații, cum ar fi cele utilizate pentru tratarea cancerului, poate crește riscul de dezvoltare a carcinomului spinocelular.
Expunerea la substanțe chimice și iritanți, cum ar fi arsenicul și hidrocarburile aromatice policiclice (HAP), poate crește riscul de dezvoltare a carcinomului spinocelular.
Persoanele cu sistem imunitar slăbit, cum ar fi cele care au fost supuse unor transplanturi de organe sau sunt infectate cu HIV, sunt, procentual mai susceptibile să dezvolte carcinom spinocelular.
Cum se stabilește diagnosticul de carcinom spinocelular
Diagnosticul cancerului spinocelular poate fi realizat printr-o combinație de examinări fizice, biopsii și teste imagistice.
Medicul poate stabili diagnosticul examinând fizic leziunea evaluând dimensiunea, forma, culoarea și textura acesteia și verificând dacă există modificări ale pielii din jurul leziunii.
Pentru o stabilire a disgnosticului cu mai mare precizie, doctorul poate recomanda biopsia. Acesta implică prelevarea unei mostre de țesut din leziune și examinarea ei la microscop. Biopsia poate fi realizată cu ajutorul unei lame sau cu ajutorul unei tehnici mai avansate, cum ar fi biopsia prin aspirație cu ac fin (FNA) sau biopsia prin excizie cu înghețare (MMS).
În cazuri rare, medicul poate solicita un test imagistic precum o scanare CT, o scanare MRI sau o radiografie pentru a evalua extinderea cancerului și a determina dacă acesta s-a răspândit la ganglionii limfatici sau la alte părți ale corpului.
În general, biopsia este cea mai importantă metodă de diagnostic pentru carcinomul spinocelular, deoarece poate ajuta la evaluarea invaziei metastatice și la stabilirea stadiului bolii.
După diagnosticarea carcinomului spinocelular, medicul poate recomanda și alte teste suplimentare pentru a evalua starea generală de sănătate a pacientului și a determina tratamentul optim.
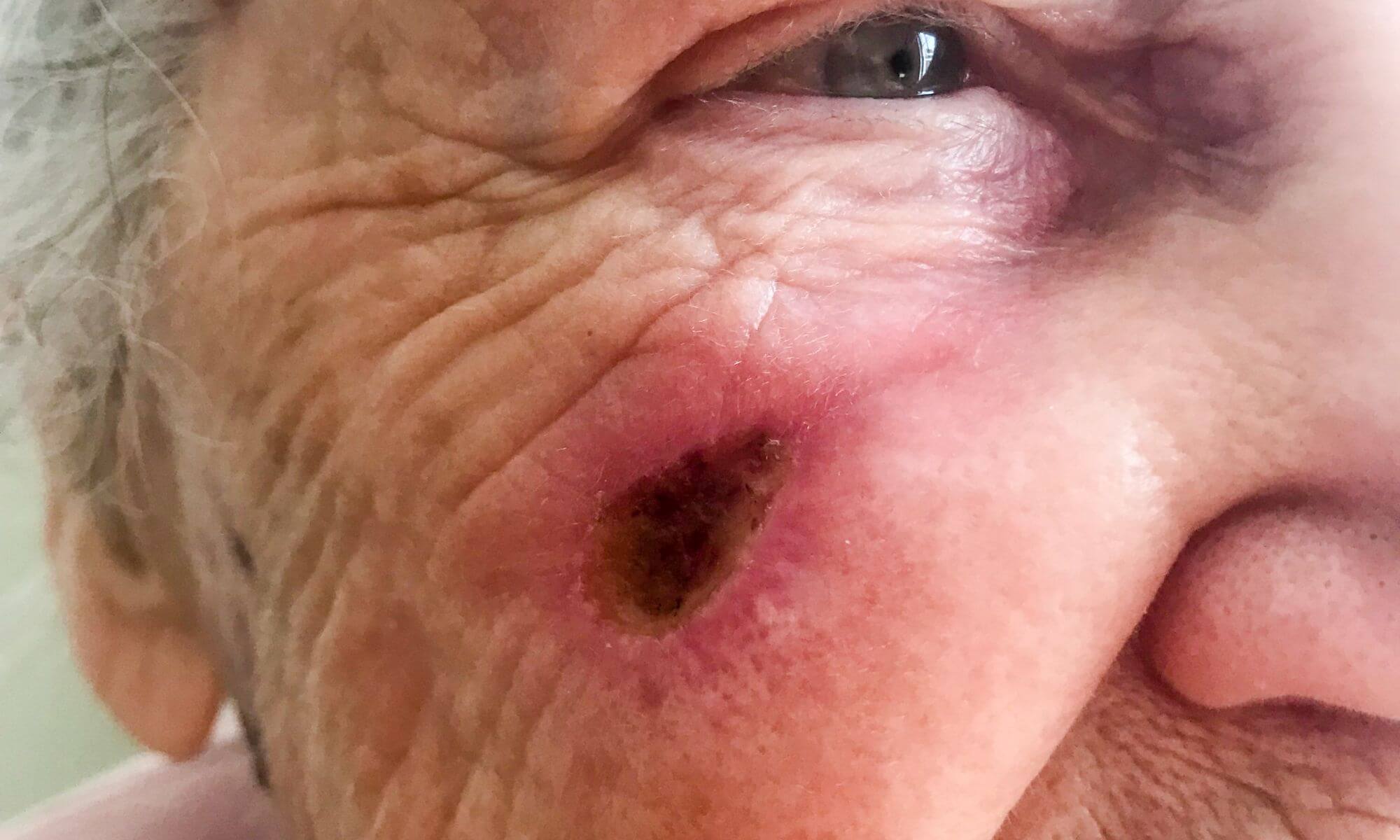
Prognoza și supraviețuirea pacienților cu carcinom spinocelular în funcție de stadiul bolii
Carcinomul spinocelular este un cancer de piele care, deși este rar mortal, poate cauza disconfort, durere și o varietate de complicații.
Prognoza și supraviețuirea pacienților cu carcinom spinocelular depind de stadiul la care este diagnosticat și de alte factori de risc, cum ar fi dimensiunea leziunii, locația și gradul de invazie în țesuturile adiacente.
Stadiul CSC este definit în funcție de dimensiunea și gradul de invazie a tumorii, precum și de prezența sau absența metastazelor. Stadiile CSC includ:
- Stadiul 0: carcinomul spinocelular in situ (în loc) – cancerul este localizat doar în stratul superior al pielii și nu s-a răspândit în alte țesuturi sau organe.
- Stadiul I: cancerul este mai mic de 2 centimetri și nu s-a răspândit la ganglionii limfatici sau la alte părți ale corpului.
- Stadiul II: cancerul are o dimensiune între 2 și 4 centimetri sau s-a răspândit la ganglionii limfatici din apropiere.
- Stadiul III: cancerul este mai mare de 4 centimetri și s-a răspândit la ganglionii limfatici din apropiere sau la alte părți ale corpului.
- Stadiul IV: cancerul s-a răspândit la alte părți ale corpului, cum ar fi plămânii, ficatul sau oasele.
Prognoza și supraviețuirea pentru carcinomul spinocelular variază în funcție de stadiul la care este diagnosticat și de gradul de invazie în țesuturi.
În general, prognosticul este mai bun pentru pacienții cu CSC în stadiile incipiente (0-I), care pot fi tratate cu succes prin intervenții chirurgicale și alte terapii locale.
Pentru pacienții în stadiile mai avansate (II-IV), prognosticul poate fi mai rezervat, dar tratamentul poate ajuta la încetinirea creșterii tumorii, la controlarea simptomelor și la îmbunătățirea calității vieții pacientului.
Terapiile disponibile includ intervenții chirurgicale, radioterapie, terapie sistemica și terapie țintită, precum și tratamente experimentale care sunt încă în curs de cercetare.
Este important să menționăm că, în general, carcinomul spinocelular are o rată de supraviețuire ridicată, iar majoritatea pacienților se recuperează complet după tratament. Cu toate acestea, este esențial ca pacienții să ia măsuri de prevenire pentru a preveni dezvoltarea bolii și să consulte medicul imediat ce observă orice modificare suspectă a pielii.